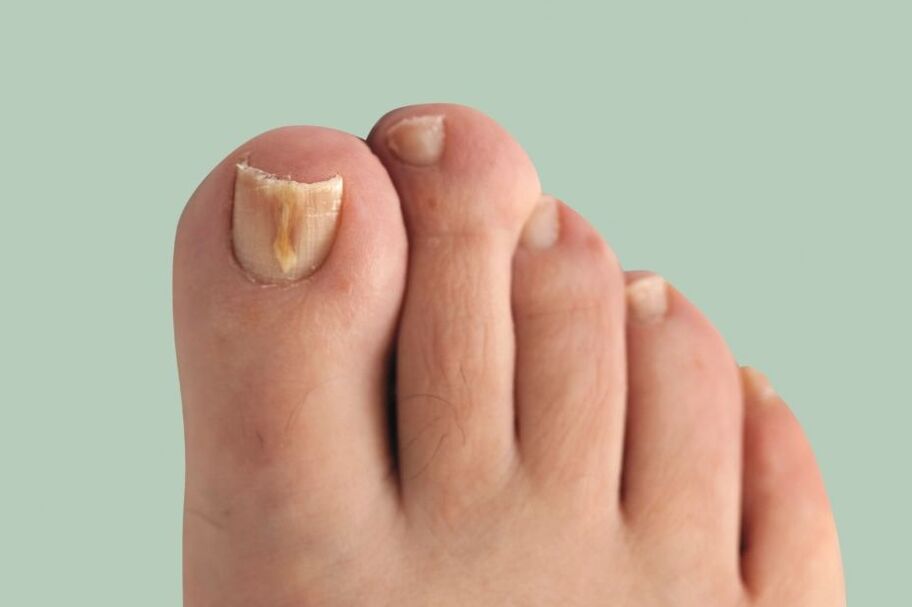
Onicomicosi(Fungo dell'unghia) è un'infezione fungina della lamina ungueale e delle strutture circostanti: pieghe ungueali, matrice (parte di crescita dell'unghia) e letto ungueale. Si manifesta con la deformazione e l'ispessimento delle unghie, un cambiamento nel loro colore: le unghie diventano bianche o gialle.
Questa malattia è abbastanza comune. La prevalenza dell'onicomicosi tra gli europei, secondo alcuni dati, è del 10-12%, superando gli indicatori conosciuti dell'ultimo decennio. Si verifica 1, 5 volte più spesso negli uomini, ma vanno dal medico 2 volte meno spesso rispetto alle donne. Gli anziani si ammalano più spesso, i bambini molto raramente.
Il problema principale nel trattamento della malattia è che i pazienti si rivolgono al dermatologo molto tempo dopo la comparsa dei primi sintomi. Per questo motivo il fungo patologico copre una vasta area e il trattamento viene ritardato.
I funghi patogeni possono essere trasmessi solo da una persona malata. Molto spesso l'infezione fungina si verifica all'interno della famiglia perché la causa non viene riconosciuta tempestivamente e non vengono adottate misure preventive sufficienti.
Cause della malattia:il più delle volte contatto diretto con il paziente o con gli oggetti da lui utilizzati (scarpe, vestiti, tappetini da bagno, salviette, accessori per manicure). Le infezioni si verificano spesso quando si visitano palestre, bagni, saune e piscine.
Lo sviluppo della malattia è facilitato dai microdanni: crepe nelle pieghe interdigitali derivanti da abrasione, sudorazione eccessiva, pelle secca, scarsa asciugatura dopo trattamenti con acqua e piedi piatti.
Le micosi delle unghie possono verificarsi anche con malattie concomitanti del sistema endocrino (diabete mellito, obesità, ipotiroidismo), malattie vascolari delle estremità (insufficienza venosa, linfostasi), disturbi immunitari, nonché durante l'assunzione di antibiotici, corticosteroidi, ecc. Farmaci citostatici. Come risultato delle malattie di cui sopra, la microcircolazione sanguigna nell'area dell'unghia viene interrotta e l'immunità naturale viene indebolita, il che contribuisce allo sviluppo di un'infezione secondaria.
L'onicomicosi è causata dai seguenti tipi di funghi:
- dermatofito;
- funghi simili a lieviti del genere Candida;
- Muffe.
A seconda del tipo di agente patogeno, la penetrazione dell'infezione fungina e il quadro clinico differiscono, motivo per cui differiscono anche gli approcci terapeutici.
Le unghie dei piedi hanno dieci volte più probabilità di essere colpite dai funghi rispetto alle unghie delle mani. Nella maggior parte dei casi il fungo è causato da dermatofiti (ad esempio Trichophyton rubrum). I restanti casi sono nella maggior parte dei casi causati da muffe non dermatofite (Aspergillus, Scopulariopsis, Fusarium).
Se noti sintomi simili, contatta il medico. Non automedicare: è pericoloso per la salute!
Oltre ai funghi delle unghie, può svilupparsi anche il piede d'atleta. La micosi dei piedi (dermatofitosi, tinea pedis) è una malattia della pelle dei piedi causata da funghi patogeni o opportunistici. I cambiamenti della pelle sui piedi sono caratterizzati da desquamazione accompagnata da prurito. Nelle lesioni gravi compaiono erosioni e crepe profonde sulla pianta dei piedi e negli spazi tra le dita su uno sfondo di pelle rossa e gonfia, che sono accompagnate da dolore e rendono difficile la deambulazione.
L'avvento dei moderni antimicotici ha migliorato la situazione epidemiologica, ma la micosi dei piedi resta uno dei maggiori problemi in dermatovenereologia. L’uso di alcuni farmaci è limitato agli anziani e ai pazienti con malattie croniche.
Vie di infezione
Il rischio di infezione fungina è particolarmente elevato nei luoghi pubblici con elevata umidità. Queste sono saune, piscine, palestre, piscine pubbliche, ecc. Le vie di infezione più comuni:
- contatto diretto con una persona infetta. Qui il fungo migra dal suo habitat verso zone sane, provocando un'infezione;
- Per quanto riguarda la casa. In questo caso l'infezione si verifica quando il paziente utilizza oggetti personali: scarpe, articoli per l'igiene personale, ecc.
Fattori di rischio
L’incidenza dell’onicomicosi aumenta con l’età di 60 anni. In questo momento, la probabilità di sviluppare tale infezione è del 60%, il che si spiega con un rallentamento del metabolismo, soprattutto nelle parti distali (distanti) del corpo, cioè le dita delle mani e dei piedi.
Altri fattori di rischio per lo sviluppo dei funghi delle unghie includono:
- diabete mellito;
- vene varicose;
- lesioni alle unghie e ai tessuti adiacenti;
- HIV e altre malattie da immunodeficienza;
- uso a lungo termine di antibiotici;
- sistema immunitario indebolito;
- Malattie vascolari e della pelle, dermatiti, dermatite da pannolino;
- Disturbi nell'afflusso di sangue alle estremità;
- igiene inadeguata.
Sintomi di onicomicosi (fungo delle unghie)
Quanto più a lungo dura la malattia, tanto più pronunciati diventano i suoi sintomi. I principali segni di onicomicosi includono:
- Discromia – cambiamento del colore delle unghie in giallo, nero, verde, grigio o marrone (il tipo di colore dipende dal tipo di fungo);
- Onicolisi – separazione della lamina ungueale dal letto ungueale;
- cambiamento nello spessore della lamina ungueale;
- Hapalonychia – diminuzione dello spessore della placca e suo ammorbidimento;
- Koilonychia – l'unghia si presenta concava, a forma di cucchiaino;
- Pachionichia – ispessimento della lamina ungueale, ipertrofia ungueale;
- Onicogrifosi: ispessimento, scolorimento della lamina ungueale, curvato a forma di becco;
- Modifica dello spessore del letto ungueale (ipercheratosi – ispessimento del letto ungueale);
- Cambiamenti nella superficie della lamina ungueale: fosse, solchi, creste;
- Cambiamenti nella piega ungueale e nella pelle circostante (paronichia – infiammazione della piega ungueale prossimale).
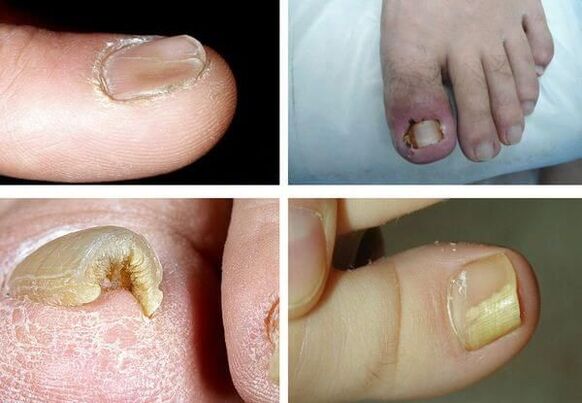
È importante notare che nessuno dei sintomi è patognomonico, cioè chiaramente adatto a un agente patogeno specifico, quindi non è possibile determinarli sulla base dei sintomi: sono necessari ulteriori esami.
Patogenesi dell'onicomicosi (fungo delle unghie)
La patogenesi della malattia dipende da come il fungo è arrivato sulla pelle e sulle unghie.
Tipo subungueale distale:Se il fungo è penetrato nella pelle nella zona delle pieghe ungueali o nella zona distale, l'infezione si diffonde attraverso il bordo libero dell'unghia nel letto ungueale e oltre alla matrice. All'inizio, la lamina ungueale potrebbe non cambiare, ma in seguito, a causa dell'ipercheratosi, si allontana gradualmente dal letto ungueale e diventa giallastra. La lamina ungueale può gradualmente ispessirsi.
Tipo bianco di superficie:Se sulla superficie dell'unghia si formano lesioni biancastre, col tempo il fungo colpisce l'intera lamina ungueale. L'unghia diventa più spessa, si sbriciola e assume un colore grigio-marrone. In questo caso, la matrice e l'epitelio del letto ungueale non sono interessati. Non c'è infiammazione della pelle circostante.
Tipo subungueale prossimale:Il fungo può diffondersi dalla pelle e dalle pieghe periungueali alla lamina ungueale e successivamente alla matrice, raggiungendo le parti distali della lamina ungueale. Nella zona del foro e del letto ungueale si formano delle macchie sull'unghia e la lamina ungueale si stacca. Non vi è alcuna infiammazione significativa del letto ungueale o della matrice ungueale.
Tipo distrofico totale:L'intera unghia è interessata. Le parti prossimali della piega ungueale scompaiono o si ispessiscono in modo che la lamina ungueale non possa più formarsi o crescere.
Esisteconcetto biofisico della patogenesi dell'onicomicosi, che afferma che durante la malattia si verifica un confronto tra due forze: la crescita della colonia fungina verso la matrice e la crescita naturale dell'unghia dalla matrice al bordo distale. Pertanto, la velocità di crescita dell'unghia è cruciale nel corso dell'onicomicosi: più velocemente l'unghia cresce, più rapida sarà la guarigione. Forse questo spiega la bassa prevalenza della malattia nei bambini, poiché le loro unghie crescono più velocemente di quelle degli adulti e degli anziani.
Classificazione e fasi di sviluppo dell'onicomicosi (fungo delle unghie)
Esiste la seguente classificazione delle oncomicosi:
- subungueale distale;
- superficialmente bianco;
- subungueale prossimale;
- completamente distrofico.
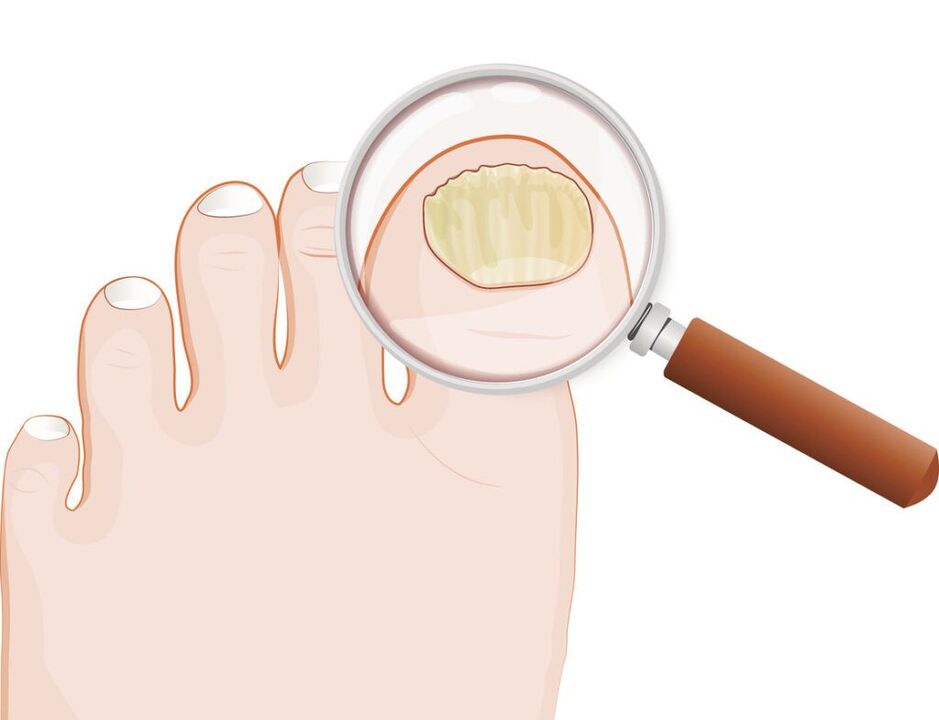
Secondo la classificazione di Arievich (1970):
- normotropico: nello spessore dell'unghia sono presenti strisce giallastre e biancastre, ma la forma della lamina ungueale non cambia, non c'è ipercheratosi subungueale;
- ipertrofico:la lamina ungueale diventa gialla, si ispessisce a causa dell'ipercheratosi subungueale, diventa fragile e presenta bordi frastagliati;
- distrofico:La lamina ungueale si assottiglia e si stacca dal letto ungueale, formando delle cavità.
Complicazioni di onicomicosi (funghi delle unghie)
L’onicomicosi a lungo termine aumenta il rischio di svilupparlapiede diabetico(formazione di ulcere trofiche sulle gambe) ecancrenase il paziente soffre di diabete mellito o malattie vascolari degli arti inferiori.
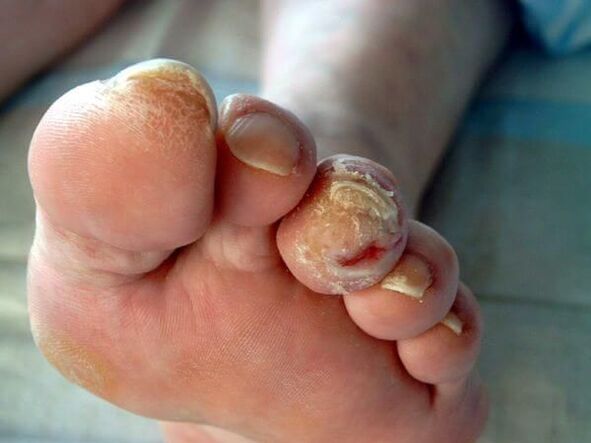
Nelle malattie immunosoppressive (immunodeficienza primaria e secondaria), i funghi possono diffondersi alla pelle e agli organi interni e causare allergie nel corpo. Ciò può manifestarsi con eruzioni cutanee o addirittura con lo sviluppo dell'asma bronchiale.
Se il decorso non è complicato, la malattia provoca i sintomi tipici del fungo, che causano solo un forte disagio nell'uomo. Ma senza trattamento, l’onicomicosi può portare a complicazioni. Molto spesso si manifestano in aggiunta a un'infezione batterica.
A volte l'onicomicosi è molto acuta e sulla pelle vicino all'unghia compaiono vesciche, ulcere e macchie essudanti. Nei casi più gravi, la malattia assume una forma generalizzata. Ciò significa che il fungo dell'unghia si diffonde agli organi e ai sistemi interni e quindi il paziente necessita di un ricovero d'urgenza.
Diagnosi di onicomicosi (fungo delle unghie)
Prima di studiare i metodi per diagnosticare l'onicomicosi, è necessario spiegare come raccogliere correttamente il materiale per la ricerca (il paziente lo fa in modo indipendente o prepara le unghie prima della diagnosi). Prima di raccogliere materiale per la ricerca, la lamina ungueale deve essere trattata con alcol al 70% per evitare la contaminazione con altri batteri.
Il metodo per ottenere il materiale varia a seconda della forma di onicomicosi:
- Forma della superficie- raschiare la lamina ungueale;
- forma distale- È necessario raschiare sia il letto ungueale che un pezzo della lamina ungueale;
- forma subungueale prossimale- Si preleva il materiale con un trapano, si esegue una biopsia dell'unghia o si esegue un raschiamento del letto ungueale.
Il metodo più veloce per determinare i funghi patologici nell'unghia èmicroscopia. Tecnica: Il materiale da esaminare viene trattato con una soluzione alcalina per sciogliere la cheratina. Per rendere più visibili i fili fungini, alla lisciva viene aggiunto inchiostro. Successivamente, la preparazione risultante viene esaminata al microscopio.
Questo metodo di ricerca è il più veloce e obiettivo. La sensibilità arriva fino all'80%. Gli svantaggi del metodo includono il fatto che quando lo si utilizza non è possibile determinare il tipo di agente patogeno.
Coltura batteriologica: è un metodo aggiuntivo per diagnosticare l'onicomicosi. Il materiale viene seminato su un substrato speciale e il risultato viene valutato al microscopio dopo 2-3 settimane. Questo metodo consente di determinare il tipo di agente patogeno: questo aiuta a determinare le tattiche di trattamento e a selezionare i farmaci in base alla sensibilità. Tuttavia, lo svantaggio dello studio è che richiede molto tempo e la sua sensibilità è solo del 30-50%.
biopsia: L'unghia e il letto ungueale vengono tagliati con un bisturi e sotto anestesia. Il materiale viene immerso in una soluzione di formaldeide e inviato al laboratorio per l'esame istologico. I vantaggi di questo metodo sono che è molto sensibile e consente di rilevare la presenza di un fungo patologico nel materiale.
Svantaggi: è impossibile identificare l'agente patogeno e determinare la vitalità dei microrganismi, il metodo è costoso e richiede molta manodopera.
Diagnostica genetica: Metodo di ricerca di biologia molecolare (PCR). Questo è uno dei metodi nuovi e altamente sensibili per diagnosticare l'onicomicosi: aiuta a rilevare il DNA dell'agente eziologico della malattia. Nel nostro paese si consiglia di introdurre questo tipo di diagnostica nelle istituzioni mediche che dispongono di laboratori PCR. Tuttavia, l'introduzione di sistemi di test per l'identificazione di dermatofiti e muffe è attualmente prevista solo nei laboratori. Questo metodo consente di determinare il tipo di agente patogeno. La sensibilità è compresa tra l'80 e il 90%. Svantaggi: costi elevati, inaccessibilità, mancanza di standard tecnologici e complessità di implementazione.
I medici vengono sempre più introdotti nella praticaDermoscopia. Questo metodo consente di valutare i cambiamenti nel colore e nella struttura dell'unghia, nonché le condizioni delle strutture circostanti. L'esame dermoscopico consente una valutazione più accurata della profondità della lamina ungueale e un calcolo più corretto dell'indice di gravità dell'onicomicosi (KIOTOS).
Innanzitutto, il paziente viene inviato al microscopio per determinare la presenza dell'agente patogeno. In futuro, è necessario determinarne il tipo per scegliere il trattamento giusto per il fungo dell'unghia del piede. Nella JSC "Medicina" (Clinica dell'Accademico Roitberg) nel centro di Mosca vengono praticati i metodi più moderni e diffusi per diagnosticare l'onicomicosi:
- esame colturale di un campione biologico del tessuto interessato. Per fare ciò, viene posto in un terreno di coltura artificiale in cui viene coltivato l'agente patogeno per determinarne il tipo;
- Metodo della reazione a catena della polimerasi (PCR) per rilevare il DNA dell'agente patogeno in un campione di tessuto interessato.
Quando dovresti consultare un medico?
Molti di coloro che hanno sperimentato l'onicomicosi sanno che la malattia si sviluppa lentamente ed è incredibilmente difficile da trattare. Ecco perché è molto importante consultare un medico ai primi segni della malattia. Nella nostra clinica nel centro di Mosca, un dermatologo tratta l'onicomicosi delle unghie. Lo specialista ti consiglierà con competenza e ti accompagnerà fino al completo recupero.
Preparazione per la visita dal medico
Prima di visitare un dermatologo, è importante non trattare con nulla le zone interessate delle unghie, ad es. H. Non utilizzare farmaci, inclusi iodio e verde brillante. Da evitare anche l’uso di creme e unguenti contro i funghi. All'appuntamento dovresti completare tutti gli esami già effettuati, anche per altre malattie. Le unghie interessate non devono essere tagliate per 3-4 giorni prima della consultazione.
Trattamento dell'onicomicosi (fungo delle unghie)
Esistono diversi tipi di trattamento per l'onicomicosi:
- Terapia locale.
- Terapia sistemica.
- Terapia combinata.
- Terapia correttiva.
Terapia localeIl farmaco viene applicato sulla lamina ungueale e sulle pieghe delle unghie. Indicazioni per la terapia locale:
- Forma limitata di danno alla lamina ungueale (secondo KIOTOS).
- Esistono controindicazioni alla prescrizione di farmaci sistemici: ipersensibilità, malattie epatiche, disfunzione renale, gravidanza, allattamento al seno.
Il vantaggio di questa terapia è che sulla superficie dell'unghia si formano alte concentrazioni dell'agente terapeutico e non entrano nel flusso sanguigno. Non ci sono effetti collaterali durante l’assunzione di farmaci antifungini – nausea, perdita di appetito, dolore addominale. Lo svantaggio di questo metodo è che non sempre il farmaco raggiunge l'habitat dell'agente patogeno, soprattutto se i funghi si trovano nel letto ungueale o nella matrice ungueale. Ciò può a sua volta portare al fallimento del trattamento. Questo tipo di trattamento richiede molto lavoro perché la parte interessata dell’unghia deve essere rimossa prima di usare il medicinale.
Metodi per rimuovere le unghie colpite:
- Rimozione meccanica con lime, pinze o trapani.
- Utilizzo di cerotti cheratolitici. Prima di applicare un cerotto cheratolitico, la pelle attorno all'unghia viene sigillata con un cerotto, su di essa viene applicata una massa di gesso (urea con acido salicilico) e sigillata con un cerotto adesivo. La massa di gesso viene cambiata ogni 2-3 giorni. Dopo ogni rimozione, la parte interessata dell'unghia viene rimossa meccanicamente.
- Chirurgico. Questa operazione è molto dolorosa e traumatica perché quando si rimuove la lamina ungueale si può danneggiare la zona di crescita, portando alla ricrescita delle unghie deformate.
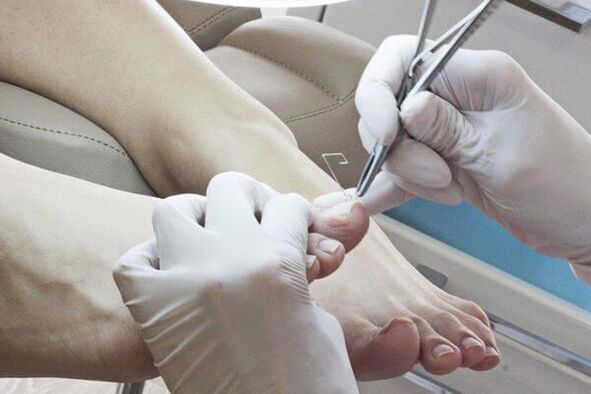
Dopo aver rimosso la lamina ungueale interessata, vengono utilizzati farmaci antifungini locali.Antifunginidifferenziati in base alla località:
- applicati sull'unghia: vernici;
- applicati ai rulli: creme, unguenti, soluzioni.
Il farmaco per uso topico più studiato èSoluzione di naftifina all'1%., che ha una base di prove per l'efficacia del trattamento basata su una meta-analisi Cochrane. Questo prodotto è a base d'acqua, il che consente una migliore penetrazione della sostanza antifungina nella zona interessata. Le vernici, i cui principi attivi sono ciclopirox e amorolfina, hanno una base disidratata, che riduce la penetrazione del farmaco negli strati profondi. I dermatologi ritengono quindi insoddisfacente l'utilizzo delle vernici e preferiscono sempre più prodotti a base acqua.
Per ottenere risultati dalla terapia locale, è necessario aderire al regime di trattamento; è importante che il paziente sia responsabile, coerente e paziente. La durata della terapia può arrivare fino a 12 mesi.
Terapia sistemicaconsente all'antifungino di raggiungere il sito della lesione attraverso il flusso sanguigno, anche se sono colpiti il letto ungueale e la matrice ungueale. Un'elevata concentrazione del farmaco rimane nell'area interessata per molto tempo dopo la sospensione dell'uso. Gli svantaggi di questo tipo di trattamento sono associati al rischio di effetti collaterali ed effetti tossici.
Indicazioni per la terapia sistemica:
- Forme comuni di danno alla lamina ungueale.
- Mancanza di effetto della terapia locale (cioè dopo sei mesi di trattamento dell'onicomicosi delle mani e 9-12 mesi di trattamento dell'onicomicosi dei piedi, le unghie sane non ricrescevano).
Per determinare le tattiche di trattamento, viene utilizzato KIOTOS (Indice clinico per la valutazione della gravità dell'onicomicosi di Sergeev), pubblicato nel 1999 da A. Yu. È stato suggerito Sergeev. È utilizzato come standard di cura in vari paesi del mondo.
Farmacoper il trattamento delle onicomicosi possono essere classificati come segue:
- Antimicotici – hanno un effetto antifungino;
- Antisettici: hanno effetti sia antifungini che antibatterici. Sono usati raramente, solo quando non sono presenti altri antifungini;
- multicomponente: oltre all'antimicotico contengono anche altri principi attivi, come i farmaci antinfiammatori.
Regimi di prescrizione:
- Standard: assunzione giornaliera di farmaci durante il periodo di trattamento prescritto;
- ridotto – la durata del trattamento è ridotta, può essere effettuata a dosi regolari o aumentata;
- intermittente – il trattamento è prescritto in diversi cicli brevi, gli intervalli tra i corsi corrispondono alla durata dei corsi;
- Terapia con impulsi: il trattamento viene prescritto in diversi cicli brevi, gli intervalli tra i cicli sono più lunghi della durata dei corsi.
I farmaci antifungini sono divisi per principio attivo:
- triazoli;
- allilamine;
- altri (farmaci di terza generazione).
Attualmente utilizzato per la terapia sistemicasolo farmaci di terza generazione.
Con la terapia combinataIl trattamento locale e sistemico vengono effettuati contemporaneamente. La terapia di combinazione viene utilizzata quando è necessario aumentare l'efficacia della terapia sistemica e ridurre la durata del trattamento.
Terapia correttiva(Trattamento delle malattie concomitanti): per selezionare un regime di trattamento, è necessario valutare le condizioni somatiche generali del corpo. Malattie come i disturbi circolatori alle estremità possono rendere difficile il raggiungimento della lesione da parte dell’antifungino. Pertanto vengono prescritti farmaci che migliorano il trofismo dei tessuti.
A causa dell'effetto tossico dei farmaci antifungini sistemici, è necessario escludere la malattia epatica e, se necessario, prescrivere epatoprotettori.
rimedi casalinghi
Prima di utilizzare i rimedi casalinghi, dovresti consultare il tuo medico. Con il suo permesso puoi utilizzare le seguenti ricette:
- Iodio. Prima dell'uso, i piedi devono essere cotti a vapore, lavati con sapone da bucato, quindi rimuovere le aree interessate delle unghie. Successivamente, tratta le unghie e la pelle tra le dita con iodio, mettile in un bagno con una soluzione di soda per 20-30 minuti e asciugale accuratamente.
- Aceto. Per 3 litri di acqua prendi 1 cucchiaio. Aggiungi aceto di mele e un po 'di permanganato di potassio. Immergi i piedi nella vasca da bagno per 20-30 minuti e poi asciugali accuratamente.
- Perossido di idrogeno. Dopo aver vaporizzato accuratamente i piedi, rimuovere le aree interessate dalle unghie. Metti sopra dei dischetti di cotone imbevuti di acqua ossigenata, avvolgili con una benda e lasciali agire per mezz'ora.
Miti e idee sbagliate pericolose nel trattamento dei funghi delle unghie
Uno dei miti più importanti e pericolosi è che i funghi delle unghie non sono una malattia grave. L'onicomicosi progressiva, infatti, può avere conseguenze gravi, tra cui la deformazione e il completo rigetto delle unghie dal letto ungueale.
Inoltre, una persona infetta rappresenta un pericolo quotidiano per i suoi parenti, poiché anche loro rischiano di ammalarsi quando sono vicini a loro. Ecco perché è importante sapere come curare i funghi delle unghie in modo tempestivo.
Previsione. prevenzione
Quanto prima il paziente si rivolge al medico quando compaiono segni di infezione fungina dell'unghia, tanto più velocemente la malattia potrà essere curata e la lamina ungueale potrà essere ripristinata. Con processi a lungo termine che interessano l'intera unghia, il trattamento dell'onicomicosi può essere lungo, ma se vengono seguite tutte le raccomandazioni, spesso si verifica il recupero. Se ci sono controindicazioni alla terapia sistemica, è necessaria una terapia di mantenimento a lungo termine con farmaci locali.
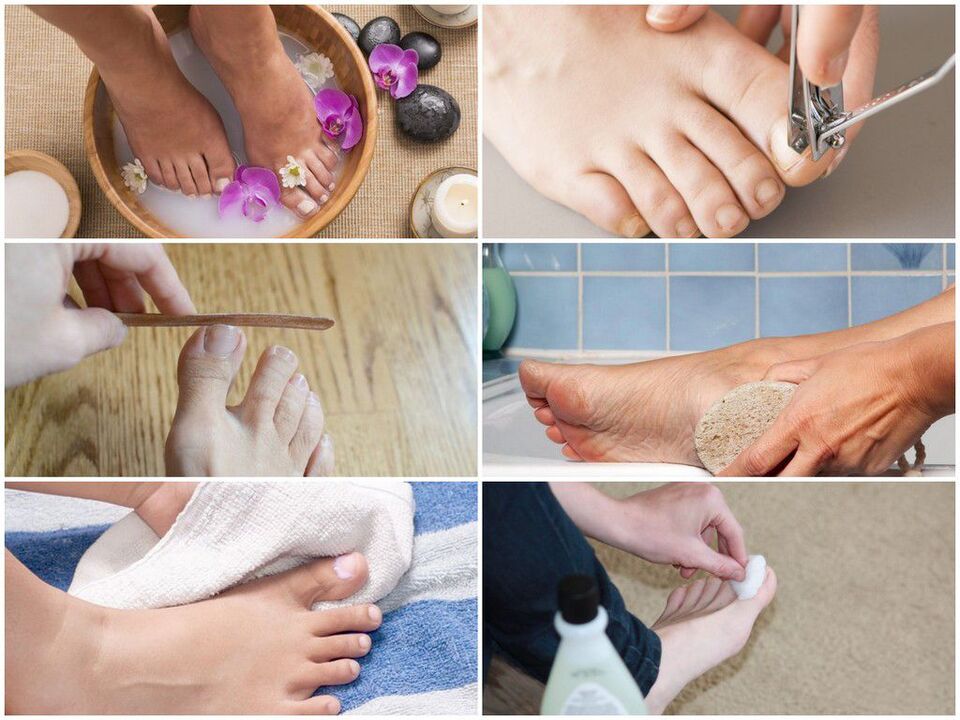
Per la prevenzioneÈ necessario osservare le regole dell'igiene personale e ridurre la possibilità di reinfezione:
- Cerca di indossare scarpe comode e di alta qualità (per evitare un'eccessiva sudorazione dei piedi).
- Si consiglia di cambiare calze e collant quotidianamente;
- Utilizzare solo scarpe singole. Per i pazienti sottoposti a trattamento per onicomicosi, le scarpe devono essere trattate all'inizio del trattamento, almeno una volta al mese per tutto il periodo del trattamento e dopo il suo completamento;
- Se necessario, utilizzare antitraspiranti per i piedi.
- Utilizzare un kit individuale per la cura delle unghie (forbici, lime).
- Utilizzare agenti topici antifungini (spray, creme e bastoncini) prima e dopo aver visitato luoghi pubblici (piscina, stabilimento balneare, palestra).
- Identificare la fonte dell'infezione fungina in famiglia e ottenere contemporaneamente il trattamento.
Si consiglia di effettuare periodicamente un trattamento antifungino su oggetti personali, scarpe, vasche da bagno, pavimenti e tappeti. Per questi scopi è possibile utilizzare una soluzione di acido acetico al 40%, una soluzione alcolica di clorexidina all'1% (prescritta da un medico) e soluzioni disinfettanti. La biancheria può essere bollita in una soluzione di sapone e bicarbonato all'1-2% per 20-30 minuti e stirata alla massima temperatura.

























